Sepsa – jak można się przed nią ochronić?
Co pewien czas media donoszą o kolejnym przypadku sepsy i związanymi z nią dramatycznymi konsekwencjami. Czym jest sepsa? Jakie są jej objawy i skutki? Co wspólnego z sepsą mają meningokoki? 13. września będziemy obchodzić Światowy Dzień Sepsy. To dobra okazja, by dowiedzieć się więcej na ten temat i poznać metody profilaktyki.
Sepsa – co o niej wiemy?
Posocznica, nazywana też sepsą, nie jest chorobą, tylko zespołem objawów organizmu pojawiających się w odpowiedzi na zakażenie. Jest to nadmierna reakcja układu odpornościowego człowieka, która może pojawić się w wyniku zakażenia krwi różnorodnymi gatunkami bakterii, grzybów, a nawet wirusów. Ponieważ sepsa jest zespołem objawów, nie można się nią zakazić.
Zakazić można się natomiast bakteriami lub innymi drobnoustrojami, które w pewnych warunkach i u pewnych osób mogą wywołać infekcję, prowadzącą do sepsy. Chociaż dokładne dane nie są znane, eksperci są zdania, że sepsa jest wiodącą przyczyną zgonów i poważnych zachorowań na całym świecie. Pacjenci, którzy przeżyją sepsę, często borykają się z długotrwałymi problemami fizycznymi, psychicznymi i poznawczymi.
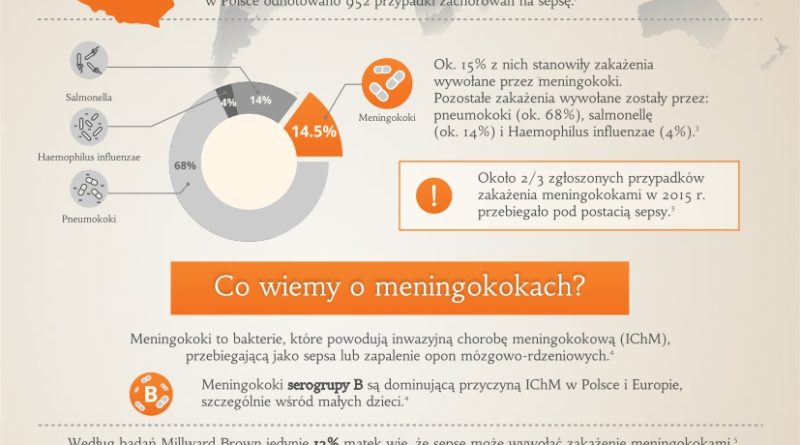
Sepsa w liczbach
Światowa Organizacja Zdrowia (WHO) podkreśla, że na całym świecie aż 7 proc. zgonów wśród małych dzieci jest spowodowanych sepsą. Jedną z przyczyn jej rozwoju mogą być zakażenia powodowane przez pneumokoki i meningokoki. Sepsa to wciąż aktualne wyzwanie zdrowotne: specjaliści z Krajowego Ośrodka Referencyjnego ds. Diagnostyki Zakażeń Ośrodkowego Układu Nerwowego zauważyli, że w ostatnich latach zwiększyła się liczba notowanych przypadków inwazyjnych zakażeń bakteryjnych, w tym sepsy, zwłaszcza tej powodowanej przez meningokoki.
Eksperci z Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny (NIZP-PZH) poinformowali, że aż 63 proc. wszystkich przypadków zakażenia meningokokami w 2015 roku zakończyło się sepsą. Z tych samych danych wynika, że w 2015 r. w Polsce zanotowano 952 przypadki zachorowań na sepsę. Ok. 15 proc. z nich stanowiły zakażenia wywołane przez meningokoki. Pozostałe zakażenia wywołane zostały przez: pneumokoki (ok. 68 proc.), salmonellę (ok. 14 proc.) i H. influenzae (ok. 4 proc.).
Co powinniśmy wiedzieć o meningokokach?
Meningokoki to bakterie, które powodują inwazyjną chorobę meningokokową, przebiegającą jakosepsa lub zapalenie opon mózgowo-rdzeniowych. Spośród 5 rodzajów meningokoków wywołujących zachorowania na świecie, w Polsce i w Europie dominują meningokoki serogrupy B i C. Wywołują one większość, bo ponad 90 proc. zachorowań. Inwazyjna choroba meningokokowa szczególnie zagraża najmłodszym dzieciom – 8 na 10 przypadków IChM u dzieci w 1. roku życia jest wywoływana przez serogrupę B. Dziecko może się zakazić meningokokami w wyniku kontaktu z bezobjawowym nosicielem tych mikrobów, rzadziej z osobą chorą. Zakażenie przenosi się drogą kropelkową i poprzez bliski, bezpośredni kontakt z wydzieliną z górnych dróg oddechowych nosiciela lub chorego. Możliwe objawy IChM, na które szczególnie warto zwrócić uwagę to: gorączka, zmęczenie, wymioty, zimne dłonie i stopy, zimne dreszcze, silne bóle mięśni, stawów, klatki piersiowej i jamy brzusznej, szybki oddech, biegunka .
Mimo intensywnego leczenia szpitalnego, IChM może pozostawić trwałe następstwa, takie jak np. niedosłuch, uszkodzenia mózgu, czy amputacje kończyn. Inwazyjna choroba meningokokowa budzi respekt u każdego, kto miał do czynienia z chorym dotkniętym tym zakażeniem. Ważne, by wiedzieć i pamiętać, że przyczyną sepsy mogą być właśnie meningokoki. Nie jest to wiedza powszechna – według badań Millward Brown, jedynie 13 proc. badanych mam wymieniło sepsę jako możliwą konsekwencję zakażenia meningokokowego.

Jak wyprzedzić meningokoki i sepsę?
Sepsa jest bardzo poważnym stanem, jednak niska świadomość rodziców na temat posocznicy oraz meningokoków, które mogą być jedną z jej przyczyn, powodują, że stosunkowo niewiele mam decyduje się na wykonanie szczepienia. Badania przeprowadzone przez Millward Brown pokazały, że zaledwie 1 na 100 mam uczestniczących w badaniu zaszczepiła swoje pociechy przeciwko meningokokom. Dzieje się tak dlatego, że mamy dysponują ograniczoną wiedzą na temat zakażenia meningokokowego – badania pokazały, że tylko 20 proc. badanych mam wie, czym jest zakażenie meningokokowe, a niespełna połowa z nich zna jego objawy i konsekwencje.
Co ważne, ochrona5 przeciwko zakażeniom meningokokowym jest możliwa. Dostępne są szczepienia przeciwko meningokokom, w tym przeciwko serogrupie B , która występuje najczęściej w naszym regionie geograficznym. W Polsce szczepienia przeciwko meningokokom należą do grupy szczepień zalecanych, czyli płatnych. Warto wiedzieć, że szczepić można dzieci już po ukończeniu 2. Miesiąca życia.
Więcej informacji o zakażeniach meningokokowych znajdziesz pod adresem:
Treści zamieszczone w materiale mają wyłącznie charakter informacyjny i nie mogą zastąpić konsultacji lekarza, do którego należy ostateczna decyzja o przeprowadzeniu szczepienia. Szczepienie, podobnie jak podanie leku, może wiązać się z wystąpieniem działań niepożądanych.
Wszystkie działania niepożądane produktów leczniczych należy zgłaszać do Departamentu Monitorowania Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych, Al. Jerozolimskie 181C, 02-222 Warszawa, tel. (22) 492-13-01, fax (22) 492-13-09, zgodnie z zasadami monitorowania bezpieczeństwa produktów leczniczych.
Formularz zgłoszenia niepożądanego działania produktu leczniczego dostępny jest na stronie Urzędu http://www.urpl.gov.pl/
lub Podmiotu Odpowiedzialnego, którego to zgłoszenie dotyczy.
ip